Niezes parādīšanās, smaga dedzinoša sajūta kājās var liecināt par apakšējo ekstremitāšu dermatīta attīstību. Šīs patoloģijas rašanās rada diskomfortu, ierobežojumus ikdienas dzīvē. Turklāt tas var izraisīt nopietnas komplikācijas.
Kas ir apakšējo ekstremitāšu dermatīts pieaugušajiem
Dermatīts ir iekaisīga ādas slimība, kas rodas, reaģējot uz kairinātāja darbību. Šī patoloģija ir lokalizēta dažādās vietās, tostarp kāju ādā.

Apakšējo ekstremitāšu dermatīts ir ādas iekaisums, ko izraisa dažādi cēloņi.
Iekaisuma reakciju uz kāju epidermas var izraisīt dažādi iemesli. Tātad, piešķiriet:
- kontaktdermatīts. Tie rodas tiešā saskarē ar ādu un izraisošo faktoru.
- Toksidermija. Šajā gadījumā kairinātājs vispirms nonāk organismā un pēc tam ietekmē ādu.
Dermatīta sinonīmi var būt:
- ekzēma;
- neirodermīts;
- alerģiska dermatoze.
Vienkāršā dermatīta gadījumā iekaisuma reakcija rodas tūlīt pēc kairinoša līdzekļa iedarbības. Process attīstās saskares punktā un ir samērojams ar saskares laukumu un pakāpi.
Alerģisko dermatītu raksturo novēlota simptomu parādīšanās (divu nedēļu laikā pēc iedarbības). Ādas izpausmes var rasties jebkurā vietā un parasti neatbilst kairinājuma lielumam.
Klasifikācija
Nav noteiktas dermatīta klasifikācijas.

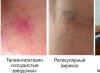
Dermatīts var rasties uz varikozu vēnu fona
Bet atkarībā no dažādiem faktoriem tos iedala:
- Atkarībā no procesa rakstura:
- akūta (patoloģiju raksturo asa nepatīkamu simptomu izpausme);
- hroniska (sāpīgām sajūtām ir viegls raksturs; periodiski var rasties paasinājumi).
- Kairinātāja veids:
- fiziska (berze, termiski apdegumi, apsaldējums, strāvas iedarbība, starojums);
- ķīmiska (kontakts ar skābēm vai sārmiem, metāliem);
- bioloģisks (kontakts ar augu un dzīvnieku indēm);
- infekciozs (izraisa baktērijas, sēnītes, retāk vīrusi).
- Atkarībā no bojājuma vietas:
- augšstilba ādas dermatīts;
- apakšstilbi (biežāk tas ir varikozs dermatīts);
- ceļgala un popliteālais reģions (tas parasti ir alerģisks patoloģijas veids);
- pēdas un potītes zona;
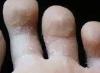
- kāju pirksti un starppirkstu telpas.
Akūts kontaktdermatīts atkarībā no bojājuma dziļuma ir sadalīts 4 grādos (posmos):
- Virspusēji bojājumi ādas virsējā slānī.
- Visa epidermas biezuma sakāve ar pūslīšu veidošanos.
- Augšējā slāņa un dermas iznīcināšana, veidojot nekrotisku kreveli (mirušo audu garoza).
- Dziļi bojājumi ādai, taukaudiem, muskuļiem.

Dermatīts var parādīties dažādās kāju daļās
Cēloņi un attīstības faktori
Ir daudz avotu, kas provocē dermatīta attīstību.
Visbiežāk patoloģiju izraisa šādi iemesli:
- ādas berze ar stingru apģērbu un/vai apaviem;
- apdegumus ar karstu ūdeni vai priekšmetu, elektrisko strāvu;
- aukstuma iedarbība;
- ādas saskare ar skābēm, sārmiem (rūpnieciskās un/vai sadzīves);
- reakcijas uz rotaslietām (niķeli, hromu saturošas potītes kājām);
- saskare ar augiem, tostarp indīgiem (kodīgs vībotne, spurga);
- saules gaismas iedarbība, jonizējošais starojums;
- kukaiņu vai dzīvnieku kodumi;
- reakcija uz kosmētiku, mazgāšanas līdzekļiem.
Provocējoši faktori
Iekaisīgu ādas slimību rašanos veicina šādi faktori:
- higiēnas noteikumu neievērošana;
- pastāvīgs kontakts ar ķīmiskiem kairinātājiem (profesiju iezīmes);
- sausa āda;
- nosliece uz alerģiskām slimībām;
- apakšējo ekstremitāšu varikozas vēnas;
- endokrīnās patoloģijas (vairogdziedzera slimības, diabēts, aptaukošanās);
- kuņģa-zarnu trakta slimības;
- biežs stress un emocionāla pārslodze;
- imūnās aizsardzības samazināšanās;
- apgrūtināta iedzimtība (ādas slimībām).

Stingru, stingru apavu valkāšana var izraisīt dermatītu.
Dermatīta attīstību veicinošu faktoru klātbūtnē pēc saskares ar izraisītāju, visticamāk, veidosies dziļi un plaši bojājumi.
Simptomi
Dermatīta klīniskā aina ir atkarīga no bojājuma veida, kairinātāja iedarbības laika un procesa gaitas.
Vienkāršam kāju dermatītam ir raksturīgi šādi attīstības posmi:
- Eritematozi. Patoloģiju raksturo dažāda smaguma pakāpes apsārtums un pietūkums.
- Vezikulārs (burbuļains). Uz eritēmas fona veidojas dažāda izmēra tulznas. Tie izžūst, veidojoties garozai vai atveras, veidojot raudošas erozijas.
- Nekrotisks. Traumas vietā ir audu nāve. Sākumā veidojas čūlas, vēlāk parādās rētas.
Parasti pacienti sūdzas par šādām klīniskām izpausmēm:
- Akūts dermatīts. Tās turpinās ar sāpēm, niezi, dedzināšanu.
- Hronisks. Diskomfortu provocē pastāvīgs apsārtums un mērens pietūkums, lokāls sausums, plaisas. Pacienti atzīmē palielinātas keratinizācijas klātbūtni, dažreiz - atrofijas zonas.
- Varikozs dermatīts. Tiek atzīmētas paplašinātas līkumotās vēnas, biežāk apakšstilba āda. Gar traukiem veidojas plankumi: no rozā līdz purpursarkani ciāniski nokrāsai. Derma ir atšķaidīta, sausa. Skartajās vietās var parādīties nedzīstošas trofiskās čūlas.
- Dermatīts, ko izraisa ciešu, neērtu apavu valkāšana. Sākotnēji veidojas skrāpējumi un pīles. Tad veidojas skaidri definēts fokuss. Viņš ir ārkārtīgi sāpīgs. Pēc tam parādās burbulis, kas galu galā pārsprāgst. Ar pastāvīgu kairinājumu kaulības zona kļūst cieta un sausa.
- Alerģisks dermatīts. Uz spilgtas hiperēmijas un tūskas fona veidojas dažāda izmēra burbuļi. Pēc to atvēršanas paliek erozija. Visu procesu pavada nieze. Pēc sadzīšanas un garozu nokrišanas āda kādu laiku saglabājas bordo krāsa.

Akūts dermatīts izpaužas ārkārtīgi asi, izraisot niezi, sāpes, dedzināšanu kājās.
Patoloģijas diagnostika
Lai noteiktu dermatītu, tiek izmantotas šādas metodes:
- Izziņa un pārbaude. Ārsts var noskaidrot dermatīta cēloni, noteikt sūdzības, novērtēt izmēru un krāsu, lokalizēt iekaisumu.
- Transiluminācija. To veic aptumšotā telpā zem slīpiem gaismas stariem. Ļauj noteikt ādas reljefu.
- Dermoskopija. Mazo epidermas elementu pārbaude caur palielināmo stiklu.
- Diaskopija. Spiediens uz hiperēmijas vietu ar speciālu stiklu. Ļauj novērtēt patieso ādas toni. To lieto, lai atšķirtu asinsizplūdumus (asiņošanu), pigmentāciju, asinsvadu plankumus.
- Burbuļa biopsija. Tas ļauj noteikt pūslīšu saturu un veikt kultūru, lai identificētu patogēnu.
- Ādas zonas biopsija, kam seko mikroskopija. Ļauj novērtēt ādas slāņu struktūru un noteikt bojājuma raksturu.
- Luminiscence ar Wood's lampu. Specifiska luminiscence dažādu slimību gadījumos.
- Asins analīzes: vispārējā, bioķīmija, hormonālais stāvoklis, seroloģiskie testi, patogēnu noteikšana, imunoloģiskie marķieri.
- Ādas alerģijas testi. Ļauj identificēt izraisītāju alergēnu.
Diferenciāldiagnoze
Kontakta un alerģiskais dermatīts atšķiras no infekcioziem ādas bojājumiem, piemēram:
- Erysipelas. Patoloģiju izraisa stafilokoki. Visbiežāk uz apakšstilba ādas veidojas spilgta, skaidri izteikta eritēma, kas paceļas virs epidermas virsmas. Traumas skar tikai vienu kāju. Patoloģiju var sarežģīt nieru, sirds bojājumi. Erysipelas pavada ķermeņa temperatūras paaugstināšanās.
- Psoriāze. Hroniska recidivējoša ādas slimība. To raksturo noapaļotu rozā elementu veidošanās ar sudrabainu pīlingu. Process ir plaši izplatīts un simetrisks.
- Mikoze. Tās ir ādas sēnīšu infekcijas. Biežāk uz kājām tiek bojātas starppirkstu telpas, veidojas niezoši laukumi, kas kļūst slapji un pārslveida. Vairumā gadījumu iekaisums iet uz nagu.

Alerģijas testi ļauj identificēt alergēnu, kas provocē dermatīta attīstību
Slimības ārstēšana
Cīņa pret patoloģiju ir vērsta uz:
- provocējošā aģenta likvidēšana;
- iekaisuma mazināšana;
- pilnīga klīniskā atveseļošanās;
- komplikāciju novēršana.
Medicīniskā terapija
Dermatīta ārstēšanai tiek izmantotas daudzas dažādas zāles:
- sedatīvi līdzekļi: baldriāns, mātere, Persen;
- specifiska hiposensibilizācija (imunizācija, kuras mērķis ir samazināt jutību pret dažādiem stimuliem): kalcija glikonāts, Histoglobulīns, magnija sulfāts;
- antihistamīna līdzekļi: Loratadīns, Cetirizīns, Klemastīns;
- nesteroīdie pretiekaisuma līdzekļi: Ibuprofēns, Naproksēns;
- enterosorbenti: Smecta, Enterosgel, aktivētā ogle;
- vitamīnu terapija: B, A, C, E grupas vitamīni;
- atjaunojošie līdzekļi: zivju eļļa, Solcoseryl, Methyluracil, Actovegin;
- vietējās hormonālās ziedes: Dermovate, Beloderm, Avecort, Akriderm, Elocom;
- kombinētie vietējie līdzekļi: Belogent, Sibicort, Flucicort, Triderm, Pimafukort;
- keratolītiskie līdzekļi, kas palīdz nolobīt atmirušās šūnas: Belosalik, Cleore, Rederm;
- antihistamīna līdzekļi, vietēja lietošana: želejas Soventol, Fenistil, Elidel, Protopik;
- līdzekļi, kas aizsargā ādu no ārējām ietekmēm: Desitīns, Cinka ziede, Zinocap.
Dermatīts ir diezgan sarežģīta slimība, kurai nepieciešama pareizi izvēlēta medicīniska ārstēšana. Tādēļ terapiju drīkst izrakstīt tikai ārsts.
Medikamenti - foto
 Baldriāns samazina uzbudināmību Kalcija glikonāts samazina jutību pret stimuliem
Baldriāns samazina uzbudināmību Kalcija glikonāts samazina jutību pret stimuliem  Loratadīns novērš alerģiskos simptomus Ibuprofēns mazina sāpes, samazina iekaisuma smagumu Enterosgel uzlabo gremošanas sistēmas darbību
Loratadīns novērš alerģiskos simptomus Ibuprofēns mazina sāpes, samazina iekaisuma smagumu Enterosgel uzlabo gremošanas sistēmas darbību  Solcoseryl nodrošina vispārēju stiprinošu efektu Elok novērš kairinājumu Belosalik nodrošina maigu atmirušo šūnu pīlingu Cinka ziede nodrošina aizsardzību no ārējām ietekmēm
Solcoseryl nodrošina vispārēju stiprinošu efektu Elok novērš kairinājumu Belosalik nodrošina maigu atmirušo šūnu pīlingu Cinka ziede nodrošina aizsardzību no ārējām ietekmēm
Diēta dermatīta ārstēšanai
Jebkurai ādas slimībai, lai samazinātu patoloģijas izpausmes, tiek noteikta diēta.
Dermatīta uztura pamatprincipi:
- Obligātie alergēni tiek izslēgti no uztura: citrusaugļi, zemenes, šokolāde, rieksti, olas.
- Ieteicams ierobežot cukura patēriņu.
- Ir nepieciešams atteikties no taukainiem, ceptiem, kūpinātiem ēdieniem.
- Uzturam jābūt sabalansētam.
- Miltu izstrādājumiem ir noteikti ierobežojumi.
- Uzturā vajadzētu dominēt dārzeņiem un augļiem.
- Noteikti ieteicams lietot piena produktus.
- Pārtika ir bagātināta ar vitamīniem un minerālvielām.
Pareizi sabalansēts uzturs veicina normālu gremošanas trakta darbību. Un tas nodrošina ādas veselību.
Fizioterapijas metodes
Ar dermatītu plaši tiek izmantotas fizioterapeitiskās metodes.
Visbiežāk izmanto:
- Vispārēja ultravioletā starojuma iedarbība. Procedūra uzlabo vielmaiņu, aktivizē asinsrites sistēmu, stimulē imūnsistēmu.
- Ultrafonoforēze ar hidrokortizonu, prednizolonu. Pasākums nodrošina sāpju mazināšanu.
- Elektroforēze ar broma, dimedrola, kalcija preparātiem. Procedūru mērķis ir mazināt pietūkumu, likvidēt niezi, dedzināšanu un uzlabot vispārējo stāvokli.
- Parafīna uzklāšana uz bojājumiem. Termiskā apstrāde ievērojami samazina tādus nepatīkamus simptomus kā sāpes, dedzināšana, nieze.
- Radona un sulfīda vannas atveseļošanās periodā. Ūdens procedūras aktivizē imūnsistēmu, stimulē ādas audu dzīšanas procesus un mazina sāpes.
- Vispārējā krioterapija. Ķermenis ir pakļauts slāpekļa gāzes iedarbībai. Tas ļauj stimulēt imūnsistēmu, mazina sāpes, novērš niezi.
- Lāzera terapija. Lāzera ārstēšana var mazināt sāpes, uzlabot mikrocirkulāciju, paātrināt bojāto audu atjaunošanos.

Vispārējā krioterapija ir ārstnieciska iedarbība uz slāpekļa gāzes ķermeni
Fizioterapija parasti tiek nozīmēta pēc akūtu izpausmju samazināšanās. Ārsts individuāli izvēlas procedūras un nosaka kursa ilgumu. Šī dermatīta ārstēšanas metode ir ļoti efektīva. Pareiza pasākumu izvēle ievērojami samazina slimības ilgumu.
Tautas aizsardzības līdzekļi kājām
Pieprasījums ādas slimību ārstēšanā tradicionālā medicīna.
Dermatīta ārstēšanai tiek izmantotas šādas receptes:
- Kartupeļu komprese. Neapstrādāts bumbulis ir jāsarīvē. Izspiediet mīkstumu un ietiniet marles vai kokvilnas drānā. Šāda komprese tiek uzklāta uz skartās vietas.
- Medicīniskie pārsēji. Svaigu balto kāpostu lapas ir jāsasmalcina. Iegūto vircu sajauc ar olu baltumu un kārtīgi samaisa. No iegūtā maisījuma izgatavo ārstnieciskos pārsējus un uzklāj uz skartajām vietām. Pasākumu ieteicams veikt 1-2 reizes dienā.
- Bērzu ielāpi. Šis līdzeklis mazina sāpes un veicina atjaunošanos. Ir nepieciešams ielej bērzu pumpurus (1 ēd.k.) Ar verdošu ūdeni (1 ēd.k.). Maisījumu vāra 20 minūtes. Pēc tam aģents tiek filtrēts. Losjonu novārījumu ieteicams veikt 3 reizes dienā.
- Ārstnieciskā infūzija losjoniem. Saskaņā ar 2 ēd.k. karotes ar jāņogu lapām un viburnum augļiem jāaplej ar litru ūdens. Nozīmē uzstāt 6-8 stundas. Pēc tam izkāš. Ar iegūto uzlējumu ieteicams gatavot losjonus 2-3 reizes dienā.
- Zāļu infūzija. Pelašķu ziedus (2 ēdamkarotes) aplej ar verdošu ūdeni (1 ēdamkarote). Aģents tiek ievadīts 40 minūtes. Ieteicams uzņemt 2 ēd.k. l. Trīs reizes dienā.
- Zāļu losjoni. Kumelīšu un timiāna garšaugus (katra 3 daļas) sajauciet ar rozmarīnu un lavandu (katra 1 daļa). Iegūto maisījumu (3 ēdamkarotes) aplej ar karstu ūdeni (0,5 l). Augu izcelsmes līdzeklis uzstāj (3 stundas), filtrē. Uzlējumu izmanto losjoniem.
- Dzēriens no māllēpes. Pieneņu saknes un lapas (1 ēdamkarote) jāaplej ar glāzi verdoša ūdens. Uzliet maisījumu 8 stundas. Noteikti filtrējiet dzērienu. Ieteicams lietot iekšķīgi 50 ml pirms ēšanas trīs reizes dienā.
Tautas līdzekļi - galerija
Sasmalcinātus kartupeļus izmanto kompresei Kāpostu biezputra sajaukta ar olas baltumu ir pieprasīta pēc ārstnieciskām mērcēm Bērzu pumpuru novārījums mazina sāpes un paātrina atjaunošanos Viburnum augļi stiprina imunitāti un mazina sāpes No pienenes saknēm un lapām gatavo zāles iekšējai lietošanai pie dermatīta
Ārstēšanas prognoze
Prognoze lielā mērā ir atkarīga no bojājuma apjoma, iekaisuma cēloņa un ārstēšanas kvalitātes. Vienkāršs kontaktdermatīts pēc adekvātas terapijas izzūd bez pēdām, ja tiek izslēgts kairinātājs.
Ja ir dziļi bojājumi, kas ietekmē pamatā esošos audus, pēc ārstēšanas var palikt rētas.
Iespējamās komplikācijas
Nepatīkamas sekas parasti attīstās baktēriju floras pievienošanas rezultātā. Tas izraisa strutojošu iekaisumu attīstību.
Ir iespējamas šādas dermatīta komplikācijas:
- impetigo (stafilo- un/vai streptokoku bojājums);
- erysipelas;
- abscess (veidojas ar strutas piepildīts dobums);
- flegmona (strutu izplatīšanās šūnu telpās);
- ādas kandidoze;
- sepse.

Ārstēšanas prognoze ir labvēlīga, ja terapija tiek uzsākta savlaicīgi un tiek veikta dermatologa uzraudzībā.
Patoloģijas profilakse
Dermatīta profilakses pamatā ir šādu ieteikumu ievērošana:
- Kontakta ar dažādiem kairinātājiem izslēgšana.
- Zarnu darbības normalizēšana.
- Kāju ādas traumatizācijas izslēgšana.
- Atbilstība higiēnas pasākumiem.
- Varikozu vēnu ārstēšana.
- Dermatoloģiski drošas kopjošās kosmētikas lietošana.
- Valkā brīvu un dabīgu izmēru apģērbu.
- Priekšroka ērtiem un kvalitatīviem apaviem.
- Vispārējas stiprināšanas aktivitātes un racionāls uzturs.
- Endokrīno slimību ārstēšana.
Kontaktdermatīts - video
Pēdu dermatīts ir izplatīta problēma, ko var izraisīt dažādi faktori. Iekaisuma procesa ārstēšana jāveic tikai dermatologa uzraudzībā. Šajā gadījumā jūs varat paļauties uz labvēlīgu terapijas prognozi un vairumā gadījumu pilnīgu izārstēšanu.