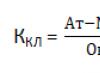Повечето хора не обичат да ходят на лекар. На останалите не им харесва много. Всички прекрасно разбират, че без това не може, всеки се разболява от време на време и има нужда от медицинска помощ, но хората не обичат да ходят през клиники и болнични коридори и това е всичко.
И все пак, абсолютно независимо от желанията и предпочитанията на всеки отделен човек, има такива лекари и има такива тестове, които не могат да бъдат заобиколени. Ако например има шанс никога през целия си живот да не се срещнете с ендокринолог или алерголог, то срещите с терапевт или гинеколог са редовни и неизбежни. И всяка среща с гинеколог включва вземане на тестове - най-малкото вземане на намазка.
Какво е цитонамазка?
Женските вътрешни полови органи задължително са покрити с лигавица, а състоянието на тази лигавица и състоянието на слузта могат да разкажат много за женската репродуктивна система.

Флората на женската вагина ни позволява да направим заключения за наличието или отсъствието на патогенни гъбички, принадлежащи към рода Кандида, които причиняват добре познатата млечница, различни бактерии или протозои, които причиняват много голям брой заболявания; Също така, въз основа на резултатите от цитонамазката, можете да разберете дали са се появили ракови клетки, в какво състояние са вагиналните тъкани и дори да оцените състоянието на хормоналните нива.
Намазката е напълно безболезнена и много краткотрайна процедура, но резултатите от цитонамазката дават доста точна представа за здравето на жената. И всеки преглед на женското здраве започва с вагинална цитонамазка.
Гинекологичните цитонамазки са различни - има четири вида: цитонамазка за флора (най-често срещаната), цитонамазка за стерилност, цитонамазка за цервикална цитология (тест за т.нар. атипични клетки) и цитонамазка за откриване на скрити инфекции чрез PCR (полимеразна верижна реакция).
Какво може да покаже цитонамазката за флората и стерилитета?
Намазка на флората е необходима, за да се идентифицират патогенни микроорганизми и / или бактерии във влагалището, които причиняват възпалителни процеси. Също така, такова намазка дава доста пълна картина на броя на бактериите вредители.
Ако една жена е здрава и в тялото й няма патологични процеси, резултатът от цитонамазка върху флората трябва да бъде висок (95%) показател за наличие на лактобацили, благодарение на които се поддържа необходимата киселинност във влагалището и вагината е защитена от инфекция. Ако броят на лактобацилите спадне, защитата незабавно отслабва.
внимание!Лактобацилите имат и други имена, сред които често се използват наименованията грам-положителни бацили или бацили на Додерлайн.
Ако резултатите от цитонамазката съдържат бацили Doderlein (грам-положителни бацили), т.е. лактобацили, трябва да разберете, че всичко е нормално със сексуалното здраве. Но ако тези пръчки изобщо не са там или има малко от тях, тогава това е лошо: това означава, че има някакво друго „живо същество“, което е заменило полезните пръчици. В такива случаи е необходимо първо да се открие инфекцията, да се лекува и след това да се положат всички усилия за възстановяване на нормалната флора.

Пръчките на Додерлайн са много важни за поддържане на нормална киселинност на влагалището, от което зависи т. нар. степен на влагалищна чистота (има общо четири такива степени).

Първа степен на чистота показва здрава вагина и здрава репродуктивна система. В този случай намазката разкрива много бацили на Doderlein (лактобактерии), които осигуряват нормална кисела среда за здрава вагина (pH 4,0-4,5). Също така в намазката могат да бъдат открити епителни клетки (в малки количества) и много малко левкоцити (буквално няколко парчета в зрителното поле на предметно стъкло).
Втора степен на чистота вагината трябва да предизвика известно безпокойство, тъй като в цитонамазката (съответно във влагалището), освен бацилите на Додерлайн (лактобактерии), известни още като грам-положителни бацили, се появяват и грам-отрицателни бактерии, които с голяма степен на вероятност ( най-често) се оказват причинители на инфекциозния процес. Киселинността на вагината постепенно се увеличава (pH 4,5-5,0), въпреки че все още не се счита за критична. Инфекцията обаче трябва да се лекува още докато е в начален стадий.
Трета степен на чистота вагината е въпрос на сериозно безпокойство и безпокойство, тъй като цитонамазката съдържа много епителни клетки, много така наречена бактериална микрофлора, но почти никакви лактобацили. Киселинността на вагината става алкална или понякога изключително леко кисела (рН 5,0-7,0).
внимание!Третата степен на чистота на намазката се счита за лош резултат и показва необходимостта от сериозно лечение.
Четвърта степен на чистота не само тревожно - тялото е в опасност! В цитонамазката изобщо няма пръчки на Додерлайн (лактобактерии), дори и единични. Засега можете да забравите за киселинната реакция на намазката, защото реакцията определено е алкална (pH 7,0-7,5). Цялата флора на намазката е патогенни микроорганизми и бактерии, зрителното поле е покрито с левкоцити, което потвърждава наличието на възпалителен процес.
внимание!Четвъртата степен на чистота на намазката се счита за много лош резултат и показва необходимостта от незабавно сериозно лечение, което може да бъде както сложно, така и продължително.
Виновниците на възпалителния процес, открит във влагалището, могат да бъдат например Trichomonas или Gardnerella, но някои патогени не могат да бъдат открити с помощта на микроскоп, така че може да е необходим анализ с PCR (полимеразна верижна реакция).

Кандида (гъбички, подобни на дрожди) също могат да бъдат открити в намазката, но не трябва да има много гъби: ако техният брой не е в единици, а в десетки, тогава това вече се превръща в проблем, който изисква незабавно лечение.
Що се отнася до другите показатели, които се записват в резултатите от изследването на цитонамазката, въпреки че само лекуващият лекар може да направи пълна интерпретация на резултатите, не пречи да имате поне някаква представа за тях.
Епителни клетки (сквамозен епител) - това са клетки на лигавицата, които трябва да влязат в намазката в малки количества: материалът за намазката е „смазан“ с лигавицата, така че отделните клетки също трябва да бъдат смазани. Ако в намазката изобщо няма епителни клетки, тогава трябва да се притеснявате за хормоналния си статус. Ако има много епител, това още веднъж потвърждава наличието на възпалителен процес.
Левкоцити - Това са бели кръвни клетки, които изпълняват защитни функции в организма. Наличието на левкоцити в цитонамазка само показва, че има възпалителен процес в тялото и левкоцитите са започнали да се борят с чужди елементи.
Нормалният брой бели кръвни клетки за вагинално цитонамазка е десет бели кръвни клетки на зрително поле, но има лекари, които веднага се чудят откъде са дошли тези бели кръвни клетки, дори и да са само няколко от тях. В идеалния случай те изобщо не трябва да съществуват. Но ако има много левкоцити в намазката, е необходимо да се установи причината за възпалението и да се лекува тази причина.
Ако се появи петно червени кръвни телца (червени кръвни клетки), тогава това може да означава една от трите причини: цитонамазката е взета по време на менструация (това също се случва); вагиналната лигавица е наранена (дори просто небрежно докосната от гинекологичен спекулум); вагината е възпалена (необходимо е да се установи причината за възпалението и да се започне лечение).
Обикновено може да има известно количество в цитонамазката слуз , тъй като цитонамазката се взема от лигавицавлагалището. Твърде много слуз обаче трябва да ви предупреди: най-малкото трябва да възникне въпросът откъде идва тази допълнителна слуз.
Дрожди-подобни гъбички от рода Candida живеят в почти всеки организъм, но техният брой при нормални обстоятелства е много ограничен. Когато в тялото възникне някаква неизправност, Candida започва да се размножава много активно, причинявайки изключително неприятно заболяване, наречено млечница (известна още като кандидоза).
внимание!Обикновено във влагалището може да има до четиридесет различни вида бактерии, но тяхното разпространение се ограничава и регулира от пръчици на Doderlein (лактобацилус), които трябва да преобладават в здравата флора.
Няколко думи за коковата флора
Коките в намазка никога не означават нищо добро и това винаги не е много добра новина.
Коките изглеждат доста миролюбиви - като топчета или кафеени зърна, но дотук тяхното "миролюбие" свършва.

Много разпространено в света стафилококова инфекция което може да бъде причинено от няколко микроорганизма. За щастие, от известните в момента 27 вида стафилококи, само 14 могат да бъдат открити върху лигавиците и кожата на човека, от които само три могат да причинят заболяване, но това щастие е много относително, тъй като дори три патогенни вида стафилококи могат да причинят доста на много тежки заболявания.вреди – дори смърт.
Доказано е, че почти всички новородени се заразяват, но по-късно стафилококите постоянно присъстват само при 20% от населението на света (в назофаринкса), други 60% от хората стават носители на стафилококи от време на време и само 20% са толкова силен, че стафилококът остава без работа.
Когато се говори за стафилококи, най-често става дума за Staphylococcus aureus, а той е наистина опасен, защото е доста устойчив на действието на антисептиците и дори на действието на антибиотиците. Staphylococcus aureus може да причини повече от сто много опасни заболявания и абсолютно всеки е изложен на риск.
Staphylococcus aureus е много активен и изключително устойчив на външни влияния. Например, той остава активен (и следователно опасен), след като е бил изложен на пряка слънчева светлина в продължение на 12 часа и дори може да издържи на температури от 150 °C (макар и не повече от десет минути).
Staphylococcus aureus не се унищожава от чист етилов алкохол, водороден прекис или разтвор на натриев хлорид. Тази бактерия причинява прости кожни възпаления, пневмония, ендокардит и остеомиелит - дори смърт. Staphylococcus aureus също е способен да зарази лигавиците на женската репродуктивна система и тази инфекция се счита за доста сложна и неприятна.

Може да има друг вид кокова флора в цитонамазката - стрептококи , които са известни като грам-положителни бактерии. Разбира се, в намазката не трябва да има стрептококи, но изолираните стрептококи не представляват особена опасност и могат да се считат за вариант на нормата.
Стрептококите, които се намират в намазка в единични количества, също принадлежат към опортюнистичната микрофлора и лечението е необходимо само ако броят на стрептококите се увеличи.
Откриването в намазка може да бъде доста неприятно ентерококи - грам-положителна бактерия, която е характерна за микрофлората на стомашно-чревния тракт, но не и за вагината.
Enterococcus е доста устойчив на всякакви влияния и присъствието му в намазка (особено в значителни количества) показва възпалителни процеси в тазовите органи и пикочно-половата система. Въпреки че единични ентерококи в намазка също могат да се считат за условно патогенна микрофлора, която изисква внимателно наблюдение и контрол.
И най-неприятният представител на коковата флора е прословутият . Тази грам-отрицателна бактерия причинява възпалителни заболявания на пикочно-половата система, включително гонорея, която е полово предавана болест (ППБ); възпалителни процеси в уретрата, ректума, шийката на матката и фалопиевите тръби.
В цитонамазката не трябва да има гонококи! Gonococcus в цитонамазка показва не само възпалителен процес, но и наличието на полово предавана болест, т.е. гонорея.
внимание! В случай на гонорея, самолечението е абсолютно недопустимо! Това е опасно за здравето не само на носителя на инфекцията, но и на неговите партньори.
Коковата флора се лекува само с антибиотици. Освен това трябва добре да се разбере, че нелекуваните коки стават резистентни не само към определено лекарство, но и към цялата група лекарства. Ето защо е необходимо много внимателно да се лекуват възпалителни процеси, причинени от инфекция с кокова флора, и да се завърши лечението, като се спазват всички препоръки на лекуващия лекар.
внимание!В случай на кокова инфекция, самолечението е неприемливо: изборът на необходимите антибиотици и съпътстващата терапия може да се извършва само от лекар въз основа на резултатите от всички необходими клинични изследвания.
Обобщавайки, можем да кажем, че пръчките в намазката са пръчки на Doderlein, които са необходими за поддържане на нормална киселинна среда във влагалището и за устойчивост на инфекции. Пръчиците изчезват само когато вече не могат да се справят с възпалителния процес.
Cocci, въпреки че тяхната опасност не е еднаква, е много нежелан елемент, който може да се появи в резултатите от цитонамазка и който по всяко време може да предизвика възпалителен процес. Особено опасни като патогенна микрофлора са гонококите, които причиняват гонорея - социално опасно и предавано по полов път заболяване на половите органи.
В човешкото тяло бактериите „живеят“ в огромни количества в симбиоза с него. Сред това разнообразие малките (едноклетъчни) сферични бактерии - коки - се открояват като отделна кохорта. Някои от тях са идеално сферични, други имат леко удължена форма.
Описание
В определено количество сферичните кокови бактерии присъстват в тялото на здрав човек и се класифицират като опортюнистични микроорганизми. В малки количества те дори могат да бъдат полезни, но при активно размножаване стават опасни, тъй като причиняват остър възпалителен процес.
Те се класифицират според вида на структурата на колонията, тъй като тя е характерна за някои видове бактерии:
- Подредените клетки се наричат стафилококи. Те включват пептококи, микрококи и други бактерии.
- Клетките, сгънати във верига, се наричат стрептококи. Те включват пептострептококи, ентерококи и други.
- Бактериите, които изграждат двойките, се наричат диплококи. Те включват пневмококи, гонококи и менингококи.
- Бактериите, подредени в 4 клетки, се наричат тетракоки.
- Бактериите, които са подредени заедно в 8016 клетки, обикновено се наричат сарцини.
Повечето от описаните бактерии са разделени в определена равнина. Стафилококите, като се делят произволно, образуват колонии, подобни на чепка грозде. Сред тях има много патогенни щамове, които причиняват сериозно гнойно възпаление.
Коки в намазка
Няколко напълно различни вида микроорганизми „живеят“ във влагалището на жената. Основните са:
- бифидобактерии.
- Ацидофилна флора (лактофлора, бацили на Dederlein).
- Пептострептококи.
Обикновено по-голямата част от микроорганизмите трябва да са ацидофилни бактерии. Благодарение на лактофлората, както и на бифидобактериите, вагиналната среда е неблагоприятна за разпространението на вредни микроорганизми. Тези бактерии не само играят ролята на протектори - те са част от неспецифичния имунитет на тялото на жената и регулират метаболитните процеси.
Наличието на определен брой грам-положителни коки в тестовия материал не е патология. Лечението в този случай не се изисква. Изобщо не трябва да има грам-отрицателни кокобактерии. Откриването на голям брой от тези микроорганизми изисква вниманието на жената и нейния лекар.
Ако по някаква причина има по-малко лактобацили, вагиналната среда се алкализира, в която диплококите активно се размножават. В резултат на това средата става още по-алкална, бацилите на Дедерлейн умират и всякаква патогенна флора живее и процъфтява. Намазката разкрива изобилие от кокабактерии и е необходимо допълнително изследване.
Ако не се лекува, тази микрофлора може да доведе до сериозни възпалителни процеси и да причини ерозивни промени в шийката на матката. Ако процесът стане хроничен, това води до адхезивни промени, ендометриоза и други изключително неприятни последици за жената. Особено опасно е размножаването на патогенна и опортюнистична микрофлора по време на бременност. Микроорганизмите могат да се разпространят в уретрата и да се изкачат до пикочния мехур и бъбреците или да колонизират ректума, причинявайки сериозно заболяване на бъдещата майка.
Патогенните коки в намазка по време на бременност са опасни, тъй като тази флора може да проникне в матката и да замърси плацентата и плода.
Това може да причини тежки усложнения на бременността: плацентарна недостатъчност, избледняване на бременността, забавяне на развитието, вътрематочна хипоксия и дори смърт на плода.
Оценка на цитонамазка

Събирането на материал за изследване на вагиналната среда или намазка е задължително изследване по време на гестационния период. По време на бременност тялото на жената произвежда голямо количество хормони. А хормоните са естествени стимулатори на растежа на микроорганизми, включително патогенни и опортюнистични. Следователно, дори цитонамазката да е била достатъчно добра преди бременността, след зачеването проверката на състоянието на влагалищната среда е задължителна.
В гинекологията и акушерството изследването на намазка ви позволява да оцените чистотата на вагината. Обикновено до 95% от откритите бактерии трябва да са ацидофилна микрофлора. Останалите са бифидобактерии и в малки количества опортюнистична микрофлора (спори на гъбички Candida, някои видове стрептококи, гарднерела и др.).
По време на гестационния период акушер-гинекологът няколко пъти взема цитонамазка, за да провери чистотата на влагалището. В оценката му има 4 степени:
- Жената е здрава, влагалищната й среда е кисела, преобладава лактофлората. В зрителното поле се откриват малък брой формирани елементи (левкоцити) и епителни клетки.
- В този случай средата остава кисела, но опортюнистични бактерии се откриват в малки количества, малък брой епителни клетки и левкоцити. Средата става умерено алкална.
- Характеризира се с крехък баланс между опортюнистични микроорганизми и лактобацили, с нарушение на последните. В това състояние вече е необходима терапия.
- Тази степен се характеризира с наличието в намазката на голям брой епителни клетки, левкоцити и сферични бактерии. Остават много малко ацидофилни бактерии или изобщо не се откриват. Средата е алкална, неподходяща за живота на лактобацилите. Необходимо е спешно лечение.
Специалист трябва да дешифрира резултатите. Но всяка бъдеща майка може да получи общо разбиране за картината. Знаейки, че наличието на епителни клетки над нормите в цитонамазката е признак на възпалителен процес, тя вече разбира, че се нуждае от допълнителни изследвания за изясняване на диагнозата. При изобилие от левкоцити в намазката възпалителните процеси са остри и изискват бърза намеса.
Ако вагиналната чистота съответства на степен 1-2, тогава кокобактериите трябва напълно да отсъстват от уретралния канал. Ако това не е така, жената развива вагинална дисбиоза. Може да се наложи лечение.
Откриването на голям брой Trichomonas, Garnerella, гъбични колонии, гонококи с малки количества лактобацили показва развитието на съответното заболяване. Терапията е необходима възможно най-бързо.
Симптоми

Симптомите на активен растеж на кокобактериите са забележими, но не толкова специфични, че жената може да разграничи коковата вагиноза от гарднерелоза или същата млечница. Основните признаци на развитие на инфекция включват:
- Изгаряне.
- Обилно отделяне.
- Болка при уриниране.
- Неприятна миризма от влагалището.
- Пронизваща болка в долната част на корема.
- Болка по време на полов акт.
Секрецията от бактериална вагиноза обикновено е лигавица, в тежки случаи мукопурулентна (зелена или жълто-зелена). Миризмата е специфична, понякога толкова остра, че жената може да я усети сама без усилие. С паралелното развитие на колониите Gardnerella миризмата става още по-интензивна. Засилва се при използване на алкални препарати за пране и по време на полов акт. Миризмата става подобна на кехлибар на остаряла риба.
причини
След като реши какво е това - коки в намазка и колко опасно е, остава да разберем защо тези бактерии се размножават във вагиналната среда. И как това може да се коригира.
Най-„популярните“, тоест най-често срещаните етиологични фактори включват:
- Дългосрочна, интензивна или неконтролирана антибиотична терапия.
- Често ненужно микрообливане.
- Безразборен полов акт.
- Начало на сексуалния живот преди пълния пубертет.
- Незащитен секс със заразен партньор.
- Използване на мръсни предмети (ръце) за самозадоволяване.
- Носенето на тясно, тясно бельо.
- Носенето на синтетично бельо.
- Честа или тежка хипотермия.
- Чревна дисбиоза.
- Недостатъчна или рядка интимна хигиена.
- Диета с високо съдържание на захар и въглехидрати.
Последната точка се оспорва от някои експерти. Можем да се съгласим с това, ако жената е в добро здраве. Трудно е да се наруши вагиналната среда с една допълнителна торта. Но ако има други предразполагащи фактори, постоянните диетични грешки могат да послужат като „последната капка“ и да доведат до баквагиноза.
Постоянният стрес също може да изиграе отключваща роля.
Лечение

Необходимо е да се лекува бавагиноза или вулвовагинит. Особено по време на бременност. Но само вашият лекар трябва да избере терапевтични методи, мерки и конкретни лекарства. Терапията до голяма степен ще зависи от гестационната възраст.
На всеки етап жената трябва да избягва носенето на синтетично и тясно бельо. Мийте редовно. За предпочитане със специални продукти, съдържащи лактобацили. Можете да се измиете с билкови отвари, например лайка.
В ранните етапи могат да се предписват одобрени вагинални антисептици (бетадин, хлорхексидин). Започвайки от втория триместър (седмица 20), терапията може да бъде по-сериозна:
- Местни средства за хигиенизиране (Panavir Inlight или Makrimore Complex).
- Препарати, съдържащи интерферон (Viferon).
- Антибактериални средства, към които са чувствителни откритите бактерии.
Лечението с антибиотици се провежда само при необходимост, ако друга терапия е била неефективна. Обливането, което обикновено се препоръчва при баквагиноза, никога не трябва да се прави по време на бременност.
Предотвратяване
Превантивните мерки се свеждат до хармонизиране на сексуалния живот, грижа за гениталиите и общи мерки за поддържане на имунитета. Тази група включва:
- Избор на постоянен партньор.
- Отказ от мастурбация.
- Избягване на травми на гениталните органи.
- Използване на бариерни контрацептиви (презерватив).
- Правилна хигиена на гениталиите.
- Отказ от тясно и неестествено бельо.
- Спазване на графика на профилактичните медицински прегледи.
Не малко значение има и общото състояние на организма. Диета, физическа активност, закаляване - всичко, което е от полза за организма като цяло, е от полза и за вагиналната микрофлора.
Коковата флора се открива, когато количеството на полезната микрофлора намалее и вместо нея се развият коки. Това се превръща в неблагоприятен фактор, който може да провокира развитието на сериозни възпалителни заболявания на пикочно-половата система. Лечението не винаги се изисква, само когато има значително увеличение на броя на бактериите, което често се случва на фона на други патологии или отслабен имунитет.
Общо описание на бактерията
Коките в намазка се определят в лаборатория. Микроорганизмите приличат на малки кафеени зърна. Те обикновено живеят в пикочно-половата система и се размножават под въздействието на негативни фактори.
По време на изследването най-често се идентифицират няколко вида микроби:
- Стафилококус ауреус;
- гонокок;
- стрептокок.

Видове коки
Пикочната система е населена със стрептококи и стафилококи. Тяхната функция е да елиминират мъртвата тъкан. Много външни причини водят до факта, че полезните бактерии умират масово. Освободената зона е населена с опортюнистични патогени. Те започват да унищожават живите тъкани, защото им липсва нормално хранене. Развива се възпаление и областите на пикочните пътища умират.
Изключение прави гонокок. Основният начин на предаване на тази инфекция е сексуалният. Бактерията атакува собствената микрофлора на организма и причинява нейната смърт. Микробът има способността да провокира възпаление, което е особено опасно за половите жлези. Патологията е придружена от образуване на течност с мъртва епидермална тъкан, гной и левкоцити.

Индикатори за изследване
В зависимост от причините за появата, концентрацията на инфекцията може да варира. Острите процеси водят до идентифициране на по-голям брой коки.
При дешифрирането на анализа е важно да се разбере, че коките присъстват на кожата и лигавиците нормално, но в малки количества. Патогенните свойства започват да се проявяват само със значителен растеж. Това се дължи на намаляване на устойчивостта на тялото при излагане на различни фактори.
В допълнение към цитонамазка от половите органи се извършва анализ за наличие на коки в носа при мъжете, във вагиналния секрет при жените.
Флората се оценява въз основа на количествени характеристики. Косвените признаци на възпаление са от голямо значение: увеличаване на броя на левкоцитите, слузта и епителните клетки.
Гной в теста показва излишък от бели кръвни клетки и мъртви бактерии.
Нормалните показатели са представени в таблицата.
При анализ за бактериална култура диагностичният титър се счита за 104 . Нормата е в рамките на това количество. На 106 и повече в заключението пише “обилен растеж”.Посочени са и стойностите на гр.- и гр.+, които показват грам-отрицателни и грам-положителни коки (оцветени по Грам).
При наличие на коки се диагностицира смесена флора. Има няколко разновидности:
- 1. Оскъдна. Преобладава броят на пръчките на Додерлайн. Лечението се извършва с широкоспектърни лекарства.
- 2. изобилие. Има обилен растеж на патогенна флора. Състоянието изисква предписване на силен антибиотик.
- 3. Кокобациларен. Показва съпътстваща инфекция, като STD. Лечението се определя от основното заболяване.

Причини за увеличаване на броя на коките
Има фактори, които влияят върху размножаването на микроорганизмите. Коките се развиват в големи количества поради следните причини:
| причина | Описание |
| Придружаващи заболявания | Патологии като пневмония, язва или гастрит и захарен диабет водят до развитие на заболяването. Последният има некротичен ефект върху периферните вени. Стените на кръвоносните съдове изтъняват и доставката на кислород се нарушава. Повечето коки са анаеробни и могат да живеят без кислород. Следователно те се появяват върху органи, които не го приемат. Това кара бактериите да се размножават бързо |
| Прием на антибиотици | Този вид лекарство засяга всички видове бактерии. Коките, които се размножават поради намаляване на броя на лактобацилите, развиват резистентност към използваното лекарство |
| Намален имунитет | Този фактор води до образуването на патологии на пикочно-половата система. Общият брой на "полезните" микроорганизми (нормално обитаващи микрофлората) намалява поради възпаление. Често мястото им се заема от коки, те могат да засегнат пикочните пътища и гениталните жлези. Когато имунната система е силно увредена, простатата е засегната. Това води до развитие на бактериален простатит |
| Незащитен полов акт | Възниква ППБ инфекция, появяват се хламидия, гонорея и други опасни патологии. Пренебрегването му води до разпространение на инфекция |
| Генитални наранявания и операции | Интервенциите и нараняванията предизвикват промени във флората и активират процеса на размножаване на коките. При използване на лошо стерилизирани инструменти в кръвта навлизат чужди организми |

Симптоми
Появата на големи количества бактерии е придружена от следните симптоми:
- отделяне на гной;
- зачервяване и подуване на областта на слабините, външната част на гениталните органи;
- болка при уриниране;
- сърбеж и дискомфорт в уретрата.
Увреждането на уретрата от коки води до образуване на огнище на възпаление, повишен дискомфорт по време на изпразване и мъртъв епидермис се екскретира в урината. При гонококови и ентерококови инфекции се появява зелен секрет от уретрата с миризма на гнила риба. С напредването на инфекцията кръвта и гнойта се смесват. Всяко необичайно за тялото изпускане е причина да посетите лекар.
Ентерококите и стафилококите провокират подуване на скротума и уретрата. Стените стават твърди и напрегнати. Силният оток затруднява изпразването на пикочния мехур. Пациентът често посещава тоалетната без успех.
Терапия
Има определени правила за подготовка за вземане на цитонамазка:
- 1. Отказ от интимния живот за 5-7 дни. През това време в уретрата се натрупват значителен брой патогенни бактерии. Ако това не бъде направено, анализът ще бъде ненадежден.
- 2. Липса на уриниране 3 часа преди изследването.
- 3. Отказ от употреба на антибиотици и антибактериални средства 2 седмици преди даване на пробата.
Не всички патологии, причинени от коки, могат да бъдат лекувани с лекарства. Но ако е необходимо, се използват НСПВС и антибиотици. Последните се избират в лабораторни условия с определяне на чувствителността по време на бактериална култура.
Коките трябва да умрат, когато са изложени на антибиотици. Ако това не се случи повече от 5 дни, се добавя антимикробен агент. Помага за унищожаване на остатъците от бактерии и намаляване на нивото на патогенните клетки.
Лечението се провежда за не повече от седмица, ако няма положителен резултат, лекарството се променя.
НСПВС облекчават болката, намаляват възпалението и премахват симптомите под формата на дискомфорт.При продължителна употреба те могат да причинят смущения в стомашно-чревния тракт и черния дроб.

Противовъзпалителните лекарства могат да се използват под формата на супозитории за ректално приложение, например с диклофенак натрий.
Можете да лекувате коки с народни средства:
- 1. Антимикробни съединения. С отвари се третира външната част на половите органи и се измиват. Запарва се една от билките по избор: градински чай, лайка, мента - в пропорции: 1 с.л. л. суровини и 0,5 литра вода. Бульонът се влива и филтрира.
След като открих записа „коки в намазка“ на тестовия лист, искам да разбера колко опасно е това за здравето. Наличието на такива микроорганизми в микрофлората на пикочно-половите органи на човека не винаги е сигнал за някакви здравословни проблеми. Броят на бактериите обаче не трябва да надвишава определена стойност. В противен случай активната активност на коковата инфекция може да доведе до неприятни последици.
Същност на бактериите
Огромно разнообразие от бактерии, микроби и други микроорганизми постоянно присъстват в човешкото тяло. Такава симбиоза между хората и бактериите е напълно оправдана. Микрофлората на човешките пикочно-полови органи ще бъде нормална и здрава само ако поддържа специална кисела среда, създадена от опортюнистични бактерии. Обусловеността на тяхната патогенност се потвърждава от полезните функции, които бактериите изпълняват в човешкото тяло, а именно:
- поддържане на определено ниво на киселинност на микрофлората;
- подобряване на метаболитните процеси;
- унищожават други патогенни пръчици, бактерии и микроби.
Сред всички бактерии, обитаващи флората на пикочно-половата система на човека, малките едноклетъчни бактерии - коките - се класифицират в отделна група. Тези микроорганизми имат почти перфектна сферична форма. Тези кокови топки след клетъчното делене се сгъват в различни структури, което определя техния тип:
- стрептококи - факултативни анаеробни бактерии, сгънати под формата на верига;
- диплококи - кокови бацили, сгънати по двойки;
- тетракоки - клетъчната структура се състои от 4 бактерии;
- сарцини - имат формата на куб, образуван от 8 или повече клетки;
- стафилококите са хаотично нагънати клетки.

Не всички бактерии от семейство Streptococcaceae са патогенни. По този начин сарцините нямат патогенност и способност да образуват спори и са практически неподвижни. Sarcina cocci се намират във водата, въздуха, а също така обитават човешката микрофлора, живеейки върху кожата и в дебелото черво.
В същото време други представители на кокова природа могат да представляват опасност за човешкото здраве. Заболявания, причинени от инфекция със Streptococcus spp. (стрептококови бактерии) могат да засегнат дихателните пътища, сърдечно-съдовата и пикочно-половата система на човека и др.
Стафилококите и диплококите, когато се размножават активно, заразяват червата, мозъка и причиняват полово предавани болести.
Coccus инфекцията е силно устойчива на антибиотици и високи температури.
Коки в намазка
Наличието на грам-положителни коки в микрофлората може да се открие както при жените, така и при мъжете.
Вагиналната микрофлора при жените съдържа голям брой микроорганизми:
- лактобацили;
- бифидумбактерии;
- пептострептококи.

Повечето микроорганизми представляват лакто- и бифидумбактериална среда. Именно дейността на тези микроорганизми поддържа среда, неблагоприятна за разпространението на патогенни микроорганизми в пикочно-половата система на жената. Коковата флора, състояща се от грам-положителни пептострептококи, съставлява около 5% и не е патология. Ако броят на коките надвишава прага от 5%, започва дисбактериоза. Тази реакция на тялото се причинява от алкалната среда на микрофлората, която убива полезните бактерии и активира патогенните бактерии.
Наличието на стрептококови бактерии в цитонамазка при мъжете също не е опасно. Както при жените, микрофлората на половите органи на силния пол съдържа значителен брой микроорганизми с патогенен и условно патогенен характер. Оптималният баланс на тези бактерии осигурява нормалното функциониране на мъжките пикочно-полови органи.
Причини за наличието на коки в цитонамазка
Нарушаването на микрофлората на влагалището при жените или на уретрата при мъжете може да бъде причинено от много причини. Кокобациларната флора се появява в намазка:
- При продължителна и интензивна употреба на антибиотици. Особено ако употребата на лекарства е станала без консултация и наблюдение на лекар.
- Поради лоша лична хигиена, особено на външните репродуктивни органи.
- Незащитен сексуален контакт със заразен партньор.
- При използване на мръсни ръце (предмети) за мастурбация.
- Поради честата смяна на сексуалните партньори.
- При наличие на други хронични заболявания (чревна дисбиоза, диабет и др.).
- С чест стрес, който намалява човешкия имунитет.
Причините за дисбаланс в микрофлората на интимните органи могат да бъдат носенето на синтетично бельо или твърде тесни дрехи. Яденето на сладки храни с високо съдържание на въглехидрати увеличава риска от развитие на кокобациларна среда в уретрата.

При момичета, които не са достигнали пубертета, нарушението на вагиналната микрофлора е често срещано явление. Продължаващите хормонални промени в организма и незрялостта на репродуктивната функция повишават чувствителността на лигавиците на половите органи на момичето, което създава предпоставка за възникване на кокова инфекция.
Симптоми на кокални заболявания
Проявата на кокова инфекция не се различава много от симптомите на обикновените полово предавани болести. Самите коки обаче не са инфекциозни микроорганизми. Сред основните признаци на развитие на кокова болест са:
- силен сърбеж и парене в областта на уретрата;
- зачервяване и подуване на вагиналната лигавица;
- сухи лигавици;
- неприятна миризма от влагалището;
- дебел, обилен секрет;
- болезнено уриниране;
- тягостна болка в долната част на корема;
- болка по време на полов акт.
Секрецията често е жълта или зеленикава на цвят. Миризмата им може да напомня на развалена риба. Една жена може да почувства влошаване на общото състояние. В някои случаи се наблюдава повишаване на телесната температура.

Симптомите на кокова активност в микрофлората при мъжете са същите като при жените. Ако мъжът почувства болка при уриниране, която изчезва след известно време, най-вероятно кокобациларната инфекция вече е навлязла в уретрата. По правило такава болка е придружена от често желание за ходене до тоалетната. Болезнени симптоми могат да се появят по време на сексуална активност. Един от признаците за наличие на патогенен бацил в микрофлората на уретрата е възпалението на главичката на пениса, от което може да се отдели гной. Когато се отделят гнойни течности, човек може да почувства болезнена болка.
Симптомите, показващи развитието на патология, могат да се появят поотделно или в комбинация. Известни са случаи на асимптоматично заболяване. Ето защо е необходимо редовно да се консултирате с медицински специалисти и да се подлагате на подходящи тестове.
Диагностика и лечение на кокови инфекции
Ако се открият някакви симптоми на заболяването, жената или мъжът трябва незабавно да се консултират с лекар. Ако такива симптоми са открити само при един партньор, вторият също трябва да се консултира с лекар. Съвместното лечение ще помогне да се избегне рискът от повторна инфекция.
Обикновено диагностицирането на пикочно-половите заболявания, причинени от кокус бацил, започва с преглед от специалист и изследване. В допълнение към цитонамазката, на пациента се вземат кръв и урина за изследване. Препоръчително е да се тества чувствителността на организма към определени лекарства.

След установяване на вида на кока и етапа на увреждане на уретралната микрофлора, лекарят избира терапия.
За лечение на кокобациларни заболявания се използва:
- антибактериални лекарства, например: Метронидазол, Флуконазол, Тинидазол;
- имуностимуланти;
- антисептични лекарства.
За дезинфекция на външните полови органи лекарите препоръчват народни средства под формата на отвара от лайка или невен. За тази цел се предписват и лекарства, напр. Панавир, Макримор, Мирамистин. За по-голяма ефективност на лечението се използват например ректални или вагинални супозитории Хексиконили Полижинакс. За да облекчите някои неприятни симптоми, Вашият лекар може да препоръча прием на антихистамини.
За лечение на кокова инфекция при мъжете лекарят предписва локални лекарства: мехлеми Levomekol, Batrafen или Clotrimazole. Тези средства имат противовъзпалителни и антисептични свойства. Такива мехлеми се справят особено добре с възпалението, причинено от бактериите Streptococcus spp.
Ако възпалителните процеси са напреднали, лекарите прибягват до използването на антибиотици. Най-често, когато се откриват стрептококи в намазка при мъже и се диагностицират тежки възпалителни процеси, те се предписват Биомицин, тетрациклин.

Лекарите не препоръчват самодиагностика и самолечение. Компетентната терапия се определя само от специалист, като се вземат предвид характеристиките на тялото на пациента, вида на коковия бацил и стадия на инфекцията. Всяко пренебрегване на лечението може да доведе до разпространение на инфекция. При жените активността на коковите бактерии може да доведе до ендометриоза и ерозия на шийката на матката. При мъжете липсата на терапия е изпълнена с възпаление на простатната жлеза. При хронифициране на заболяването се увеличава рискът от увреждане на репродуктивните органи и развитие на безплодие.
Предотвратяване
Превантивните мерки се свеждат до следните препоръки:
- поддържане на лична хигиена на тялото, по-специално на външните пикочно-полови органи;
- използване на защитно оборудване по време на полов акт;
- наличие на постоянен сексуален партньор;
- липса на стресови ситуации и тежки физически натоварвания;
- балансирана диета и отказ от лоши навици.
За укрепване на имунната система традиционната медицина препоръчва да включите в диетата си сок от нар, отвара от шипка или да приготвите смес от мед, орехи, стафиди и лимон. За да приготвите терапевтичен имуностимулиращ състав, трябва да вземете всички продукти в равни обеми, да ги смилате старателно и да ги смесите с мед. Тази смес трябва да се влива на тъмно и топло място за около 2 седмици. Вземете състава 1 dess. л. 3-4 пъти на ден 20-30 минути преди хранене.
Трябва да се помни, че всяка болест е по-лесна за предотвратяване, отколкото за лечение. Хармонизирането на сексуалния живот, правилната грижа за гениталиите и поддържането на здравословен начин на живот ще помогнат да се избегнат заболявания на пикочно-половата система. На жените се препоръчва да посещават гинеколог 1-2 пъти годишно. Със същата честота е необходимо да се вземе намазка за анализ на микрофлората.
Човешкото тяло съдържа огромно разнообразие от микроорганизми и бактерии. Коките са сферични бактерии, които също живеят в нашето тяло, тяхната полезност за тялото е условна, т.к те са необходими за изпълнение на определени задачи, като същевременно създават патогенна флора. Коките са полезни и абсолютно безвредни, ако балансът им в организма се поддържа в правилното количество и не надхвърля нормалните граници. В противен случай коките могат да причинят сериозни проблеми за човешкото здраве.
Правилна микрофлора
Микрофлората на женската вагина съдържа ацидофилни бактерии, включва също 10% бифидумбактерии и пептострептококи, приблизително 5%. В този състав вагиналната микрофлора е в състояние напълно да произведе специална кисела среда, която надеждно предпазва от появата на различни патогенни бактерии. Тази микрофлора в здравословно състояние въздейства и защитава не само влагалището, но и целия организъм като цяло, т.к. Полезните микроорганизми изпълняват редица задачи: 
- поддържа киселинния баланс на правилното ниво;
- има положителен ефект върху различни метаболитни процеси;
- успешно унищожават и предотвратяват появата на патогенни микроби и бактерии.
Брой коки в цитонамазка
Резултатите от намазката се определят от броя на коките, ако има много от тях, това означава, че нивото на алкали във влагалището е твърде високо. Анализът на цитонамазката се показва в три вида в зависимост от състоянието на околната среда:
- леко кисела, когато pH не надвишава 5,0;
- неутрален, в този случай pH не трябва да бъде повече от 7,0;
- алкален, резултатът от анализа на pH не е по-висок от 7,5.
Ако вагиналната микрофлора поне леко надвишава неутралния резултат и се движи към алкална, тогава се появяват грам-положителни диплококи и броят на ацидофилните лактобацили е значително намален. Ето защо, ако във влагалището преобладава неутрална или леко кисела среда, тогава намаляването на броя на ацидофилните лактобацили е неизбежно и това е сигнал за появата на нестандартна микрофлора.
 Ако вагиналната среда е силно алкална, тогава ацидофилните лактобацили умират и се заменят с голям брой коки. Анализът на намазката в този случай показва, че дисбиозата започва във влагалището; в допълнение, голям брой коки често показва наличието на възпалителни процеси.
Ако вагиналната среда е силно алкална, тогава ацидофилните лактобацили умират и се заменят с голям брой коки. Анализът на намазката в този случай показва, че дисбиозата започва във влагалището; в допълнение, голям брой коки често показва наличието на възпалителни процеси.
Ако възпалителният процес е продължителен и коките се развиват плодотворно, с течение на времето това може да доведе до такива сложни заболявания като ендометрит. Както е известно, тези заболявания в крайна сметка водят до безплодие. Прекомерното появяване на коки при бременни жени е силно нежелателно, това усложнява процеса на бременност, причинявайки възпаление. Възпалителните процеси се разпространяват в ректума, в маточната кухина, в отделителната система и всичко това засяга плода.
Откриване на коки в цитонамазка
Откриването на голям брой коки в намазка показва нарушения във вагиналната микрофлора, има много причини за това, сред които си струва да се подчертае следното:
- лоша хигиена или лоша хигиена;
- ако една жена приема антибиотици дълго време, най-често това се дължи на самолечение без препоръка на лекари;
- ако сексуалната активност е започнала в ранна възраст;
- Може да бъде причинено и от много тясно синтетично бельо;
- липса на постоянен сексуален партньор;
- използване на спринцовки без необходимост;
- сексуален контакт с венерически болен партньор;
- мастурбация, ако се използват мръсни предмети или ръце.
Симптоми на появата на коки
 Най-очевидният симптом за появата на голям брой патогенни коки е много неприятна миризма, често е твърде изразена и много остра, подобна е на миризмата на леко остаряла херинга. В допълнение, жената определено ще почувства усещане за парене във влагалището, понякога отстъпващо на силен сърбеж. Ще има обилно изхвърляне с жълтеникав оттенък, което има неприятна миризма, така че такива симптоми водят до дискомфорт, трудно е да не забележите.
Най-очевидният симптом за появата на голям брой патогенни коки е много неприятна миризма, често е твърде изразена и много остра, подобна е на миризмата на леко остаряла херинга. В допълнение, жената определено ще почувства усещане за парене във влагалището, понякога отстъпващо на силен сърбеж. Ще има обилно изхвърляне с жълтеникав оттенък, което има неприятна миризма, така че такива симптоми водят до дискомфорт, трудно е да не забележите.
Методи за лечение
Най-важното при наличието на такива симптоми е да не се самолекувате и да не прогресирате болестта, а незабавно да се консултирате с лекар и да се подложите на необходимите изследвания, сред които е задължително цитонамазка за анализ на микрофлората. Лекарят взема цитонамазка със специална шпатула, това се прави на стол. Преди да посетите лекар, не трябва да правите душ, в противен случай резултатите от цитонамазката няма да бъдат точни. За да се гарантира точността на анализа, се правят три цитонамазки от влагалищния свод, от цервикалния канал и от уретрата. Полученият анализ се прилага върху стерилни очила, изсушава се, обработва се и се изпраща в лабораторията за изследване.
 Ако една жена е здрава, тогава коките ще присъстват в намазката й в минимални количества и няма да бъдат разположени в клетката. Ако микрофлората е податлива на инфекциозни ефекти, тогава намазката, в допълнение към голям брой коки, ще съдържа и различни инфекциозни патогени. Те са изследвани дълго време и лесно се определят по формата и активността им. Гонореалните коки унищожават здравата микрофлора във влагалището, вместо това се образуват гонококи, които имат форма на боб.
Ако една жена е здрава, тогава коките ще присъстват в намазката й в минимални количества и няма да бъдат разположени в клетката. Ако микрофлората е податлива на инфекциозни ефекти, тогава намазката, в допълнение към голям брой коки, ще съдържа и различни инфекциозни патогени. Те са изследвани дълго време и лесно се определят по формата и активността им. Гонореалните коки унищожават здравата микрофлора във влагалището, вместо това се образуват гонококи, които имат форма на боб.
Трихомонозата се проявява и от факта, че цитонамазката разкрива появата на Trichomonas в микрофлората. Инфекциозните и неинфекциозните нарушения на вагиналната микрофлора се различават лесно, ако проблемът е причинен от други причини, тогава цитонамазката ще покаже наличието на гъбички, левкоцити или голям брой коки. Във всеки случай е необходимо да се проведе курс на терапия, който включва антибактериални лекарства. Ако една жена е бременна, тогава се избират лекарства, които са безопасни за бременната жена и не засягат развитието на плода.
Няма значение по какъв начин е дошла болестта, ако една жена има проблем с коки, тогава нейният сексуален партньор най-вероятно също ще бъде заразен, така че и двамата трябва да се подложат на лечение. Понякога се оказва, че болестта е пренебрегната или се развива твърде бързо и тестовете ще покажат нещо необичайно; в такива случаи на жените се препоръчва и предписва обстоен преглед. Днес има различни диагностични методи, например PCR или PIF. Която може да открие най-сложните форми на инфекции, вкл. хламидия и циталомегавирус.
Превантивни действия
След завършване на курс на лечение и пълно възстановяване на вагиналната микрофлора, трябва да обърнете внимание на спазването на редица условия, за да не се разболеете отново:
- На първо място, спазвайте сексуалната хигиена, това включва смяна на бельото;
- Стресът и честата нервност също са вредни и трябва да се избягват;
- Не се препоръчва мастурбиране;
- ако нямате редовен сексуален партньор, не забравяйте да използвате контрацептиви;
- обърнете внимание на вашата диета;
- спрете да сменяте често партньорите си.